Мышечная дистрофия Дюшенна (МДД) или миопатия Дюшена — это врожденное заболевание, которое вызывает прогрессирующую слабость мышц. Это заболевание проявляется в детстве — ребенка могут заметить, что ему трудно стоять, бегать или карабкаться на лесенки на детских площадках. Болеют этим видом миопатии преимущественно мальчики, но девочки могут быть носителями так называемого гена Дюшена (известны крайне редкие случаи, когда от этого заболевания страдали и девочки). Пациентам с таким диагнозом приходится часто обследоваться у врача, а с определенного возраста (в среднем — с девяти лет) у них возрастает потребность в средствах для облегчения признаков этого нарушения.
Что такое миопатия Дюшена
Это серьезное заболевание поражает, главным образом, мышцы в области туловища, бедер и плеч. При этом пациенты, как правило, могут свободно использовать руки и пальцы, но у них возникают проблемы с ходьбой, бегом, и так далее. Мышечная слабость прогрессирует постепенно. Обычно она проявляется в раннем детстве, но поначалу симптомы миопатии Дюшена выражены очень слабо. С возрастом они становятся все более выраженными, и приводят к резкому снижению качества жизни.
Миопатия Дюшена диагностируется приблизительно у одного из 3500 мальчиков.
В мышечной ткани содержится дистрофин — белок, необходимый для нормальной работы мышц. У людей с миопатией Дюшена этого вещества слишком мало. Со временем это приводит к повреждению мышечных волокон и ослаблению мышц. Причиной этого является особый ген, который передается от родителей к детям, либо генные , произошедшие в период внутриутробного развития.
Для каждого сына женщины, которая является носителем гена Дюшена, вероятность развития миопатии Дюшена составляет ровно 50%. Дочери такой женщины станут носителями этого гена с такой же вероятностью.
Если у ребенка миопатия Дюшена, значит ли это, что у кого-то из членов семьи есть ген Дюшена? Не обязательно. Приблизительно в половине случаев заболевшие миопатией этого типа не получают дефектный ген от одного из родителей. В клетках плода еще во время беременности происходят мутации, результатом которых и становится миопатия. Это может произойти из-за «ошибки», которая случилась при копировании родительских генов в клетки, которые должны будут образовать организм ребенка. Почему это происходит, в настоящее время неизвестно.
Точно узнать, есть ли у кого-то из членов вашей семьи ген Дюшена, можно, только при помощи генетического консультирования.
Каковы симптомы?
Обычно первые симптомы миопатии Дюшена появляются в возрасте 1-3 лет. Родители могут заметить следующие признаки миопатии Дюшена:
- Ребенку трудно ходить, бегать, прыгать, подниматься по лестницам. Походка ребенка может отличаться от походки его ровесников — он ходит вразвалочку, и менее уверенно, чем остальные. Иногда дети с миопатией Дюшена начинают ходить позже остальных, однако и совершенно здоровые малыши иногда делают первые шаги несколько позже сверстников;
- В более старшем возрасте ребенок может опираться на руки, чтобы встать;
- У ребенка могут наблюдаться проблемы с обучением — как правило, не очень серьезные.
Иногда первым признаком миопатии Дюшена является замедленное развитие речи.
Как диагностируется
В первую очередь врачи, как правило, просто наблюдают за ребенком, в особенности за тем, как он ходит, бегает и встает с пола. Если основания подозревать миопатию Дюшена, будет назначен анализ крови на креатинкиназу — это фермент, уровень которого у людей с этим нарушением всегда очень высок (в 10-100 раз выше нормы). Если уровень креатинкеназы у ребенка в норме, миопатию Дюшена исключают и начинают искать другие причины появившихся у малыша симптомов.
Следующим этапом диагностики миопатии Дюшена является биопсия мышечной ткани и/или генетическое тестирование.
В ходе биопсии врач берет небольшой фрагмент мышечной ткани для дальнейших анализов; процедуру проводят под общей анестезией. Образец ткани изучают под микроскопом при помощи особых техник, чтобы оценить состояние мышечных волокон и количество дистрофина.
Для проведения генетического тестирования необходимо необходимое количество крови пациента. С помощью этого метода выявляют гены, которые отвечают за развитие миопатии Дюшена. В большинстве случаев этот способ позволяет точно диагностировать данное заболевание.
Лечение миопатии Дюшена
В настоящее время вылечить эту невозможно. Однако существует ряд способов, которые могут облегчить состояние пациента на разных стадиях развития миопатии и, возможно, несколько замедлить прогрессирование заболевание.
Ниже описаны способы лечения для определенных возрастных групп, но нередко при лечении одного пациента приходится сочетать сразу несколько методов терапии.
Пациенты дошкольного возраста
Обычно в этом возрасте детям с миопатией Дюшена еще не нужно лечение. Родителям могут предложить:
- Подробную информацию о миопатии Дюшена. Врач проведет с родителями беседу и подробно расскажет о том, как эта болезнь будет влиять на состояние ребенка, и какова ожидаемая продолжительность жизни пациента (большинство людей с таким диагнозом доживают лишь до 20-25 лет). При желании родители могут обратиться к другим специалистам (например, к психологу), а также в группы поддержки;
- Рекомендации относительно допустимых физических нагрузок для ребенка;
- Генетическую консультацию для членов семьи. Многие родители желают узнать, являются ли они носителями гена Дюшена. Это особенно важно для тех, кто в будущем планирует снова родить ребенка.
Уже в дошкольном возрасте ребенка начинают регулярно обследовать, чтобы, когда это будет необходимо, можно было вовремя начать лечение.
Пациенты в возрасте 5-8 лет
Детям такого возраста может потребоваться поддержка для мышц ног. Например, им могут рекомендовать надевать на ночь шины для лодыжки или более длинные шины, для голени.
При помощи кортикостероидов можно замедлить развитие миопатии и в течение некоторого времени сохранять мышцы достаточно сильными. Пациенты постоянно или курсами принимают такие препараты, как или дефлазакорт. Поскольку кортикостероиды могут вызывать серьезные побочные эффекты, ребенок обязательно должен наблюдаться у врача.
Пациенты от 8 лет до позднего переходного возраста
Через какое-то время после достижения ребенком возраста восьми лет его мышцы начинают заметно слабеть. Ходить со временем становится все труднее пока, наконец, ребенку не придется начать передвигаться на инвалидном кресле. Возраст, в каком это происходит, варьируется от пациента к пациенту. Часто это случается между 9 и 11 годами, но дети, которые достаточно рано начали принимать кортикостероиды, иногда могут продолжать ходить несколько дольше.
Вскоре после того, как ребенку для передвижения становится необходимым инвалидное кресло, у него начинают развиваться и другие осложнения, поэтому ему могут потребоваться более частые обследования. Все осложнения необходимо начинать лечить как можно раньше.
Кроме этого, родителям нужно позаботиться о практической стороне жизни ребенка — на первых порах помогать ему передвигаться в кресле, а также по возможности приспособить свой дом под его нужды.
Пациенты от позднего переходного возраста до 20+ лет
В этом возрасте мышечная слабость вызывает все больше проблем, и пациенту все чаще требуется помощь других людей. Увеличивается вероятность развития тяжелых осложнений, таких как легочные инфекции.
Прогноз
Как говорилось выше, миопатия Дюшена — тяжелое заболевание, которое значительно сокращает жизнь человека. Со временем мышечная слабость вызывает все более серьезные проблемы с дыхательной системой и работой сердца. В прошлом большинство пациентов с миопатией Дюшена доживали лишь до 20-23 лет. Сегодня все больше людей с этим диагнозом доживают до 27 лет, а иногда и до более старшего возраста. Отметим, что продолжительность жизни зависит от многих факторов, таких как сопутствующие заболевания, доступность качественной медицинской помощи, и так далее. Со временем ожидаемая продолжительность жизни при миопатии Дюшена может еще больше увеличиться.
Наиболее распространенной причиной смерти больных являются осложнения, связанные с респираторной системой, например, тяжелые инфекции дыхательных путей.
Осложнения при миопатии Дюшена и их лечение
Остеопороз. У больных миопатией Дюшена может развиваться остеопороз — заболевание, которое приводит к уменьшению плотности костной ткани. Основными причинами этого являются вынужденная малоподвижность и прием кортикостероидов. Очень важно как можно дольше предотвратить развитие этой болезни. Для этого необходимо получать достаточное количество витамина D и кальция — они требуются для того, чтоб кости оставались крепкими. Эти вещества можно получить как из пищи, так и из витаминных добавок.
Пациентам, у которых уже развился остеопороз, назначают лекарственные препараты, например, бисфосфонаты.
Осложнения, затрагивающие суставы и
Мышечная слабость может стать причиной того, что суставы пациента со временем станут менее подвижными. В таких случаях пациентам могут рекомендовать носить шины, а иногда может потребоваться хирургическое вмешательство.
Дюшенна (–Гризингера) (прогрессирующая) мышечная дистрофия
Син.: болезнь Мериона.
Наследственное нервно-мышечное заболевание из группы прогрессирующих мышечных дистрофий. Самая частая форма Х-сцепленной прогрессирующей мышечной дистрофии. Следующей по частоте формой является .
Ген заболевания картирован на коротком плече Х-хромосомы (локус Xp21) и наследуется по рецессивному типу. Сущность Х-сцепленного рецессивного типа наследования пояснена в статье . Там же приведены сведения о гене дистрофина (DYS), особенностях строения и функции его продукта – белка дистрофина, о дистрофинопатиях.
Частота прогрессирующей мышечной дистрофии Дюшенна варьирует от 9,7 до 32,6 на 100.000 живорождённых мальчиков. Высокая распространенность заболевания в популяции в значительной мере связана с высокой частотой новых мутаций гена дистрофина, самого крупного из известных генов человека. Средняя ожидаемая продолжительность жизни составляет 25 лет.
Крайне редко возможно развитие заболевания у девочек. Причин для этого может быть несколько: делеция на одной из Х-хромосом, вовлекающая локус Xp21; перестройка Х-хромосомы с вовлечением Xp21, или полное отсутствие одной из Х-хромосом (напр., при синдроме (Шерешевского–)Тёрнера); однородительская дисомия Х-хромосомы; сложная гетерозиготность по двум мутациям гена DYS; неслучайная инактивация Х-хромосомы.
В патогенезе заболевания, помимо непосредственного дефекта дистрофина, играют роль и иммунопатологические механизмы. У пациентов имеет место хронический воспалительный процесс и нарушение процессов регенерации. Реакции воспалительного каскада запускаются вскоре после рождения и обусловлены повышением содержания «воспалительных» генных кластеров в 8-10 месячном возрасте. За счёт дефекта липидного бислоя сарколеммы повышается её проницаемость, особенно при мышечном напряжении; свой вклад вносит и цитотоксичность макрофагов, лизирующих сарколемму после физических нагрузок (на мембране дистрофически изменённых волокон концентрируются антигены I класса главного комплекса гистосовместимости (HLA), что делает её более уязвимой для Т-клеточно-опосредованной атаки). При этом внутриклеточная КФК выходит в кровь, а внеклеточный кальций устремляется в миоциты. Воспалительный каскад активирует выработку фиброзирующего цитокинового трансформирующего фактора роста (TGF-β1), вызывающего потерю мышечной ткани из-за нарушения процессов регенерации. Предполагается, что регенеративная способность мышечной ткани истощается за счёт дефицита клеток-спутников после непрерывно протекающих циклов дегенерации-регенерации.
Заболевание характеризуется достаточно стереотипным течением, проходя в своём развитии несколько стадий, что схематично представлено на рисунке ниже.
Типичное прогрессирование симптоматики с возрастом при миодистрофии Дюшенна (источник: http://www.prosensa.eu/img/timeline-DMD-patient.png, с изменениями)
Как правило, при рождении у больных миодистрофией Дюшенна не выявляется каких-либо значимых отклонений. В первые месяцы моторное развитие детей вполне нормальное или происходит с незначительным запаздыванием. Первое, на что обращают внимание окружающие, является задержка начала ходьбы: ходить такие дети начинают, как правило, не ранее 18 месяцев. Обычно к 4-5 годам становится отчётливо заметен дефект походки: она приобретает характер «утиной», больной широко расставляет ноги, передвигается на цыпочках, развивается поясничный гиперлордоз (т.н. «генеральская» походка).

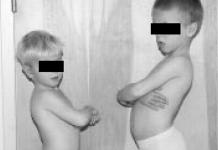
Миодистрофия Дюшенна: характерная поза при стоянии, родные братья 4 и 6 лет (источник: http://www.jaaos.org/content/10/2/138/F2/graphic-7.medium.gif)
Переваливающаяся походка обусловлена нарастающей слабостью большой и средней ягодичных мышц, лишающей больных возможности поддерживать положение тела при переносе веса на одну ногу. Гиперлордоз обусловлен слабостью разгибателей бёдер, приводящей к наклону таза вперёд и компенсаторному переразгибанию в поясничном отделе позвоночника. Из-за того, что поддерживать тело в вертикальном положении легче при эквинусной установке стопы, ребёнок начинает ходить на цыпочках, хотя к тому времени ещё не развивается клинически значимых контрактур ахилловых сухожилий.

Схематическое изображение групп мышц, вовлекаемых в процесс при миодистрофии Дюшенна (источник: http://mda.org/sites/default/files/bmd_dmd_1.jpg)
Со временем изменения походки усугубляются: появляются трудности при подъёме по лестнице, беге, ребёнок начинает падать (без спотыканий или отключений) из-за того, что «стопы как бы уходят из-под него». Типичные жалобы родителей - это ходьба детей на пальцах и частые падения.
Задержка темпов двигательного развития часто обнаруживается ретроспективно при анализе анамнестических сведений. Ранние симптомы подкрадываются незаметно. Недостаточную, по сравнению со сверстниками, подвижность ребенка, его двигательную пассивность часто относят к особенностям темперамента и характера Присоединяются затруднения при вставании из положения сидя, больной вынужден прибегать к . Пока больные сохраняют способность ходить, деформации выражены у них в минимальной степени – возможно лишь уплотнение ахилловых сухожилий и подвздошно-поясничных мышц, а также лёгкий сколиоз. За счёт поражения мышц тазового пояса затруднён и переход из горизонтального положения в вертикальное. Двигательные функции выглядят относительно стабильными между 3 и 6 годами жизни. Вовлечение мышц плечевого пояса на ранних стадиях обычно не выражено, разве только при проверке мышечной силы выявляется слабость проксимальных отделов рук. Однако оно, наряду с дистальными атрофиями конечностей и сколиозом, начинает стремительно прогрессировать после того, как больной пересаживается в инвалидное кресло. Этот переломный момент в течении заболевания обычно наступает между 7 и 13 годами жизни, и если к 13 годам больной сохраняет способность к ходьбе, следует предположить у него более мягкую форму Х-сцепленной прогрессирующей миодистрофии – .

Миодистрофия Дюшенна: характерный внешний вид колясочного больного (источник: http://babylab2.wikispaces.com/file/view/musculardys.jpg/219090918/musculardys.jpg)
Поражение мышц плечевого пояса приводит к ограничению движений в плечевых суставах. Больные не могут поднять руки выше горизонтального уровня, в то время как объем движений в локтевых и лучезапястных суставах и сила мышц длительное время остаются сохранными. При попытке поднять больного под мышки его голова как бы проваливается в плечи – симптом «свободных надплечий». Лопатки отстают от туловища - симптом «крыловидных лопаток».

Миодистрофия Дюшенна: симптом свободных надплечий (источник: http://www.ordodeus.ru/Miopatiya_5.jpg)

Миодистрофия Дюшенна: симптом крыловидных лопаток (источник: http://www.ordodeus.ru/Miopatiya_4.jpg)

Миодистрофия Дюшенна: атрофия мышц лопатки и плечевого пояса (источник: Suresh Chandran C.J. «Hidden mounts» in Duchenne muscular dystrophy // Neurol. India, 2008. – Vol.56. – N.3. – P.394)
Кроме нарастающей симметричной мышечной слабости в строго определённых группах мышц с последующей их, также симметричной, атрофией (кстати, нередко атрофии мышц маскируются хорошо развитой подкожной жировой клетчаткой), для миодистрофии Дюшенна характерны следующие симптомы:
- Умственная отсталость . Некоторая задержка развития психических функций отмечается уже в первые годы жизни. Дети малоэмоциональны. Речь развивается с запозданием и носит примитивный характер. Отсутствует абстрактное мышление. Навыки опрятности и самообслуживания формируются с трудом. Умственная отсталость различной степени: от пограничной интеллектуальной недостаточности до выраженной олигофрении развивается у 30% больных с миодистрофией Дюшенна в связи с дефицитом церебральных изоформ дистрофина - аподистрофинов. Тяжесть олигофрении и нарушений высших когнитивных функций не коррелирует с выраженностью мышечного дефекта и стадией миодистрофического процесса. К экзогенным факторам, усугубляющим проявления умственной отсталости, относят развивающуюся социальную дезадаптацию вследствие невозможности из-за двигательного дефекта полноценного участия детей в детских коллективах (сад, школа), влияние неблагоприятных перинатальных причин и, возможно, дисгенезий головного мозга (при КТ и МРТ изредка обнаруживают признаки церебральной атрофии). У детей, страдающих миодистрофией Дюшенна, чаще, чем в среднем в популяции, выявляются расстройства аутистического спектра.
- Снижение, а позднее и утрата сухожильных рефлексов. В первую очередь снижаются коленные, затем остальные рефлексы. Исключением являются ахилловы рефлексы, которые могут сохраняться вплоть до поздних стадий болезни.
- Псевдогипертрофия некоторых групп мышц на фоне атрофического процесса . Наиболее характерны псевдогипертрофии икроножных мышц, хотя они могут развиваться и в других мышечных группах (ягодичных, дельтовидных мышцах, мышцах живота и языка). Псевдогипертрофия икроножных мышц создает обманчивое впечатление о сохранности мышечной силы и даже радует родителей. Атрофия мышц может быть локальной и генерализованной. Локальная выявляется лишь на ранних стадиях заболевания, по мере прогрессирования патологического процесса атрофия приобретает генерализованный характер вплоть до мышечной кахексии. Атрофированные мышцы истончены, дряблые при пальпации.

Миодистрофия Дюшенна: характерный внешний вид больного; обращает на себя внимание псевдогипертрофия икроножных мышц (источник: http://www.jaaos.org/content/10/2/138/F2/graphic-6.medium.gif)

Миодистрофия Дюшенна: макроглоссия за счёт псевдогипертрофии мышц языка (источник: http://neuromuscular.wustl.edu/pics/people/patients/tonguehypertdmdsm.jpg)
- Изменения внешности. При слабости и атрофии мышц лица отмечается отсутствие морщин на лбу (симптом «полированного лба»). Наблюдается гипомимия: больные не могут плотно зажмурить глаза, надуть щеки, вытянуть губы в трубочку и т. д. В некоторых случаях вследствие замещения губных мышц соединительной и жировой тканью губы утолщаются (напоминают «губы тапира»).
Миодистрофия Дюшенна: характерный внешний вид больного с фотографии, выполненной самим Дюшенном (источник: http://www.artandmedicine.com/biblio/images/duchenne/DuchenneAlbum16.jpg)
- Эндокринные расстройства. Прежде всего, к ним относится ожирение. Нейроэндокринные нарушения встречаются почти у половины пациентов. Чаще других наблюдаются , . Встречается низкорослость.
- Изменения костной системы. Поясничный гиперлордоз, кифосколиоз грудного отдела позвоночника, деформации грудной клетки и стоп, диффузный остеопороз (за счёт малоподвижного образа жизни, приёма глюкокортикостероидов). На рентгенограммах обнаруживают сужение костномозгового канала, истончение коркового слоя диафизов длинных трубчатых костей.
- Сердечно-сосудистые расстройства . Клинически проявляются лабильностью пульса, артериального давления, иногда глухостью тонов и расширением границ сердца. На ЭКГ регистрируются изменения миокарда (блокада ножек пучка Гиса и др.). Сердечно-сосудистая система вовлекается в патологический процесс достаточно часто и рано. Около 73% больных имеют различные проявления кардиальной патологии. Причиной сердечно-сосудистой патологии является генетически детерминированный недостаток дистрофина в кардиомиоцитах. Отсутствие четкой корреляции между тяжестью поражения скелетных мышц и наличием выраженной кардиомиопатии у пациентов с миодистрофией Дюшенна предопределило необходимость обратить особое внимание на исследование маркеров вовлечения сердечной мышцы в патологический процесс. Оказалось, что делеции гена дистрофина являются не единственной причиной поражения мышечной ткани у пациентов с прогрессирующей мышечной дистрофии Дюшенна. В настоящее время ученые выделяют три основных причины: дефицит дистрофина, обусловленный генетическим дефектом; дефицит дистрофин-ассоциированного гликопротеина (молекулярная масса 50 кДа) или других дистрофинассоциированных белков, наличие особого генетического варианта строения ангиотензин-конвертирующего фермента. Сердечная мышца может поражаться как вследствие всех трех причин, так и их комбинаций. Например, дефицит дистрофин-ассоциированного гликопротеина может наблюдаться исключительно в кардиомиоцитах, в то время как в склетной мышечной ткани его содержание будет нормальным. Обнаружение дефицита дистрофин-ассоциированных белков при исследовании биоптата сердечной мышцы является предиктором развития тяжелой кардиомиопатии. Особое внимание последние годы уделяется строению ангиотензин-конвертирующего фермента: предполагается, с ним связана выраженность кардиомиопатии. Выявление маркеров вовлечения сердечной мышцы в патологический процесс позволяет ответить на исключительно важный практический вопрос – почему кардиомиопатия может наблюдаться у пациентов с легкими вариантами поражения скелетных мышц, а также возможность дебюта заболевания с кардиомиопатии. Как правило, начальные проявления кардиальной патологии у больных возникают уже в раннем возрасте и прогрессируют с годами. В отдельных случаях, у детей 3-5 лет, в клинической картине заболевания могут преобладать кардиальные симптомы, а симптомы мышечной дистрофии могут быть маскированными. Низкая физическая активность пациентов с прогрессирующей мышечной дистрофии Дюшенна, относительно быстрая утрата способности к самостоятельной ходьбе, снижающая нагрузку на миокард, а также недостаточная нацеленность родителей на выявление кардиальных жалоб (основное внимание обращается прежде всего на двигательные нарушения), приводят к тому, что менее 15% детей до 14 лет, имеющих поражение мышцы сердца, активно обращаются к кардиологу. В то время как по данным целевых исследований у детей, не предъявляющих кардиальных жалоб, поражение мышцы сердца выявляется у 25% в возрасте до 6 лет и у 59% в возрасте от 6 до 10 лет. В дальнейшем этот процент снижается, поскольку поражение сердца прогрессирует и дети начинают предъявлять кардиальные жалобы. Патогенез поражения мышцы сердца при миодистрофии Дюшенна в настоящее время представляется следующим образом: прогрессирующая атрофия кардиомиоцитов и замещение их фиброзной тканью приводят к истончению миокарда (особенно левого желудочка, на который приходится основная гемодинамическая нагрузка), а также к снижению его способности к систолическому сокращению и диастолическому расслаблению. Выраженный фиброз в области задних папиллярных мышц ведет к пролабированию створок митрального клапана в полость левого предсердия (пролапс митрального клапана) с или без наличия митральной регургитации. Частота выявления пролапса митрального клапана у пациентов с прогрессирующей мышечной дистрофии Дюшенна составляет от 25 до 55%. Увеличение размеров левого предсердия как правило вторично, вследствие митральной регургитации или снижения сократительной способности левого желудочка. Нарушения ритма сердца и проводимости возникают вследствие прогрессирующего фиброза проводящей системы сердца. Обычно поражение сердечной мышцы впервые диагностируется между 6 и 7 годами. С возрастом частота выявления кардиальных симптомов возрастает, и к 20 годам патология сердечно- сосудистой системы встречается у 95% больных. Наиболее частыми нарушениями, наблюдавшимися у 54% пациентов, были: тахикардия, аритмии и сердечная недостаточность. Особенно выражены данные симптомы в конечных стадиях заболевания. Учитывая особенности двигательной активности пациентов с миодистрофией Дюшенна (а также с ), отсутствие кардиальных жалоб, весьма малую физическую активность, часто обездвиженность на поздних этапах заболевания, в 1993 году был предложен и введен в медицинскую практику новый диагностический термин – латентная сердечная недостаточность.
- Патология системы органов дыхания . Слабость дыхательной мускулатуры и диафрагмы обусловливает уменьшение жизненной ёмкости лёгких до 20% от нормы, что приводит к эпизодам ночной гиповентиляции. Дети часто встают со страхом, связанным с ощущением удушья, и боятся спать. Существенный вклад в летальность вносит дыхательная недостаточность, которая провоцируется интеркуррентными инфекциями или аспирацией.
Болезнь может протекать по одному из нескольких клинических вариантов, краткое описание которых приведено в таблице.
|
|
|
|
|
|
|
|
Теряет способность ходить в 10-12 лет. Генерализованная мышечная слабость, затем сколиоз, контрактуры голеностопных, коленных и других суставов | Масса тела снижена. Психическое развитие в норме; кардиомиопатия обнаруживается после 8-10 лет | ||
|
|
Теряет способность ходить в 10 лет или ранее. Генерализованная мышечная слабость, затем сколиоз, контрактуры голеностопных и других суставов | Ожирение (лунообразное лицо, отложение жира по женскому типу). Kардиомиопатия обнаруживается после 10 лет | ||
|
|
1-2-й год жизни |
Теряет способность ходить до 10 лет, иногда в 6,5-7 лет. Ранние множественные контрактуры. Быстрое прогрессирование | Масса тела снижена или в норме. Задержка психического развития. Kардиомиопатия обнаруживается в 7-10 лет | |
|
|
В 6,5-7 лет обнаруживается кардиомиопатия при небольших проявлениях мышечной слабости (затруднения при подъеме по лестнице). Относительно медленное прогрессирование | Масса тела снижена или в норме. Психическое развитие в норме | ||
|
|
Теряет способность ходить в 10-12 лет или ранее. Генерализованная мышечная слабость | Различные сочетания |
Диагностика миодистрофии Дюшенна основывается на анамнезе (в т.ч. семейном), клинической картине заболевания и ряде дополнительных методов исследования. К последним относятся:
Исследование КФК сыворотки крови . В здоровых клетках КФК катализирует синтез креатина и АТФ из фосфокреатина и АДФ. При миодистрофии Дюшенна (и, в меньшей степени, ) физические нагрузки приводят к массивному высвобождению КФК, инициирующему воспалительную реакцию. Поэтому уровень КФК сыворотки крови значительно повышен при миодистрофии Дюшенна и, в меньшей степени – . Отклонения уровня КФК сыворотки при некоторых дистрофинопатиях приведены в таблице.
|
|
Фенотип |
% случаев |
Концентрации КФК |
| Мужчины | Миодистрофия Дюшенна |
В 10 раз и более выше нормы |
|
|
В 5 раз и более выше нормы |
|||
| Дюшенн-ассоциированная дилатационная кардиомиопатия |
В большинстве случаев |
Повышена |
|
| Женщины-носительницы | Миодистрофия Дюшенна |
В 2-10 раз выше нормы |
|
|
В 2-10 раз выше нормы |
С возрастом концентрация КФК постепенно падает, по мере резорбции дистрофических мышечных волокон.
ЭНМГ . Позволяет отдифференцировать первично-мышечное поражение от нейрогенного. При первом выявляются быстро рекрутируемые, короткие по длительности полифазные низкоамплитудные потенциалы двигательных единиц. По мере прогрессирования заболевания интерференционный паттерн ЭНМГ становится редуцированным за счёт снижения рекрутирования, и в конце концов регистрируется биоэлектрическое «молчание» мышцы. Данные ЭНМГ не являются специфичными и одинаковы при любой форме первично-мышечного поражения. Поэтому на практике ЭНМГ в диагностике миодистрофии Дюшенна используется достаточно редко.
Биопсия скелетных мышц . Производится для гистологического исследования биоптата, а также проведения иммуногистохимических тестов и вестерн-блоттинга. Гистологически на ранних стадиях заболевания выявляются неспецифические дистрофические изменения – вариабельность размеров волокон, очаги некроза и регенерации, гиалинизация; на поздних стадиях – отложения жира и разрастание соединительной ткани.

Миодистрофия Дюшенна, срез биоптата мышцы, окрашенный гематоксилин-эозином. Отмечается выраженный фиброз эндо- и перимизия, выраженная вариабельность диаметра мышечных волокон за счёт наличия атрофированных и гипетрофированных волокон (источник: http://img.medscape.com/pi/emed/ckb/pathology/1603817-1607648-1869808-1870086.jpg)

Миодистрофия Дюшенна, срез биоптата мышцы, окрашенный гематоксилин-эозином. Два мышечных волокна, занимающих бóльшую часть среза,на самом деле представляют собой единое гипертрофированное волокно, расщеплённое новообразованной соединительнотканной перемычкой (источник: http://img.medscape.com/pi/emed/ckb/pathology/1603817-1607648-1869808-1870088.jpg)

Миодистрофия Дюшенна, срез биоптата мышцы, окрашенный гематоксилин-эозином. Видно некротизированное мышечное волокно с бледной цитоплазмой в стадии миофагоцитоза. Кроме того, на срезе видны следующие признаки миодистрофического процесса: увеличение числа ядер мышечных волокон, аномально высокая вариабельность диаметра мышечных волокон, два гиалинизированных мышечных волокна (сразу под некротизированным) и выраженный фиброз

Миодистрофия Дюшенна, срез биоптата мышцы, окрашенный гематоксилин-эозином. Некоторые волокна выглядят крупными, более красноватыми и «стекловидными». Они называются «гиалинизированными» или «тёмными» и представляют собой избыточно сокращённые мышечные волокна. На срезе также видна аномальная вариабельность диаметра волокон, локальный некроз мышечных волокон, умеренное увеличение числа ядер мышечных волокон и выраженный фиброз эндо- и перимизия. Следует заметить, что гиалинизированные волокна могут встречаться как артефакты (источник: http://img.medscape.com/pi/emed/ckb/pathology/1603817-1607648-1869808-1870089.jpg)

Срез биоптата икроножной мышцы больного, погибшего от миодистрофии Дюшенна. Видно массивное замещение мышечной ткани жировыми клетками (источник: http://upload.wikimedia.org/wikipedia/commons/thumb/4/49/Duchenne-muscular-dystrophy.jpg/800px-Duchenne-muscular-dystrophy.jpg)
Чтобы повысить специфичность диагностики, используется иммуногистохимическое исследование с определением процентного содержания дистрофина в мышечных волокнах, полученных при биопсии мышц, путём прокрашивания антидистрофиновыми антителами к С-концу, срединному участку и N-концу молекулы дистрофина. При окрашивании этим методом интактной мышечной ткани выявляется равномерное распределение красителя по периферии мышечных волокон, соответствующее субсарколеммной локализации дистрофина.

Ииммуногистохимический анализ биоптата здоровой мышцы на дистрофин. На срезе, прокрашенном антителами к дистрофину, видно равномерное субсарколеммальное коричневое окрашивание мембраны всех мышечных волокон (источник: http://img.medscape.com/pi/emed/ckb/pathology/1603817-1607648-1869808-1870093.jpg)
При миодистрофии Дюшенна субсарколеммальное окрашивание не выявляется при использовании антител к С-, N-концам и срединному участку (при – только при использовании антител к N-концу).

Миодистрофия Дюшенна, иммуногистохимический анализ биоптата мышцы на дистрофин. Ни одно из мышечных волокон (за исключением единственного, отмеченного на рисунке стрелкой) не прокрашивается антителами к дистрофину. Идентичный результат получается при окрашивании антителами к С-концу, N-концу и срединному участку дистрофина (источник: http://img.medscape.com/pi/emed/ckb/pathology/1603817-1607648-1869808-1870095.jpg)
В редких случаях единичные волокна могут сохранять окрашивание при иммуногистохимическом исследовании (как раз такое волокно отмечено стрелкой на предыдущем рисунке). Это происходит благодаря второй мутации в гене дистрофина, восстанавливающей рамку считывания и оставляющей таким образом возможность синтеза дистрофина в данном волокне. Эти наблюдения открывают перспективы для разработки одного из потенциальных направлений лечения миодистрофий.
Возможно также иммуногистохимическое исследование биоптата мышцы на утрофин – аутосомный гомолог дистрофина, который синтезируется в постнатальном периоде главным образом в нервно-мышечных соединениях. При дистрофинопатиях экспрессия утрофина повышена и он может определяться в сарколемме.

Иммуногистохимический анализ биоптата мышцы на утрофин в норме (А) и при миодистрофии Дюшенна (В). На рисунке А представлена картина экспрессии утрофина в норме у детей и взрослых: волокна не окрашиваются, утрофин определяется лишь в стенке сосудов. На рисунке В показана активация экспресии утрофина при дистрофинопатии:сарколеммы интенсивно окрашиваются, что может быть отражением компенсаторного синтеза утрофина в условиях дефицита дистрофина. Участки просветления в цитоплазме мышечных волокон соответствуют артефактам в виде микрокристаллов льда (источник: http://img.medscape.com/pi/emed/ckb/pathology/1603817-1607648-1869808-1870172.jpg)
Вестерн-блоттинг – современный высокочувствительный аналитический метод, используемый для определения специфичных белков в сложных смесях с помощью антител. Метод основан на комбинации гель-электрофореза и иммунохимической реакции «антиген-антитело». С помощью гель-электрофореза белки разделяются в полиакриламидном геле. Далее белки переносят на нитроцеллюлозную или PVDF-мембрану. Затем их детектируют с использованием антител методом «сэндвича»: сначала белки связываются с первичными (моно- или поликлональными) антителами, которые в свою очередь связываются со вторичными антителами, конъюгированными с ферментами (пероксидазой хрена или щелочной фосфатазой). Визуализация исследуемого белка достигается путем проведения соответствующей биохимической реакции с образованием продукта, который определяется колориметрическим, хемилюминесцентным, флюоресцентным методами детекции. Количество белка может быть оценено с помощью денситометрии. Высокая степень разрешения достигается за счет электрофоретического разделения белков и специфичности моноклональных антител. В оптимально отработанных условиях вестерн-блоттингом можно обнаруживать антиген в количествах менее 1нг. Метод применяется для верификации положительных результатов иммуногистохимического исследования. При миодистрофии Дюшенна количество дистрофина составляет 0-5% от нормы.
Генетический анализ крови . Это в настоящее время самый точный метод диагностики миодистрофии Дюшенна (и других дистрофинопатий), который благодаря своей высокой информативности зачастую является единственным дополнительным методом диагностики этого заболевания за рубежом. Это обусловлено тем, что дистрофинопатии развиваются исключительно при мутациях одного гена – гена DYS. Для проведения исследования необходимо 2 мл венозной крови. Исследование проводится методами поиска делеций/дупликаций и анализа (сканирования) мутаций, является достаточно трудоёмким и финансово затратным.
Возможна пренатальная диагностика миодистрофии Дюшенна методами молекулярно-генетического исследования (анализ ДНК клеток плода на характерные мутации), биопсии мышц плода и преимплантационной генодиагностики.
Лечение миодистрофии Дюшенна к настоящему времени не разработано. Существуют лишь способы несколько замедлить прогрессирование заболевания и улучшить качество жизни пациентов.
К медикаментозной терапии, влияющей на течение заболевания, относятся:
Приём глюкокортикостероидов. Доказано, что если начать глюкокортикостероидную пероральную терапию в то время, когда становится заметной остановка физического развития ребёнка (как правило, в возрасте 4-6 лет), происходит заметная задержка прогрессирования утраты мышечной массы, нарастание мышечной силы и улучшение функционального состояния пациента. Если же глюкокортикостероиды назначить, когда ребёнок уже утратил способность к передвижению, эффективность их близка к нулю. При этом объяснить действие этой группы препаратов лишь иммуносупрессией невозможно, т.к. назначение иммунодепрессанта азатиоприна больным с миодистрофией Дюшенна, как показали исследования, не сопровождается каким-либо лечебным эффектом. Оптимальным режимом терапии преднизолоном считается ежедневный приём per os в дозе 0,75 мг/кг/сут (но не более 40 мг/сут) до появления значимых побочных эффектов, после чего производится постепенное снижение дозы до 0,5 мг/кг/сут, а в случае сохранения серьёзных побочных эффектов – до 0,3 мг/кг/сут. Альтернативной схемой является приём в тех же дозах через день или «интермиттирующий» приём (10 дней приёма, 10-20 дней перерыв). Лицам, у которых на фоне ежедневного приёма преднизолона развивается ожирение и поведенческие расстройства, можно рекомендовать переход на приём в дозе 5 мг/кг два дня в неделю (например, по пятницам и субботам). Положительный эффект (нарастание мышечной силы) отмечается уже к 10-му дню от начала лечения. В европейских и некоторых других странах используется синтетическое прозводное преднизолона – дефлазакорт (производится в Великобритании, Испании, Индии, Бразилии, Панаме и Гондурасе). Показано, что он в меньшей степени вызывает побочные эффекты, особенно что касается ожирения, однако, при его применении чаще развивается бессимптомная катаракта. Дозировка дефлазакорта – 0,9 мг/кг/сут (но не более 39 мг/сут). Многие специалисты рекомендуют оставлять пациента на поддерживающей дозе глюкокортикостероидов и после того, как он пересел в инвалидную коляску: это позволяет дольше сохранить силу в руках, замедлить прогрессирование кардиореспираторных нарушений и развитие сколиотической деформации позвоночника. К основным побочным эффектам длительной глюкокортикостероидной терапии относятся: поведенческие расстройства, задержка роста, ожирение, остеопороз, нарушение толерантности к глюкозе, иммуносупрессия, надпочечниковая недостаточность, диспепсия, пептические язвы, катаракта, кожные проявления. С большинством из них можно бороться, не снижая дозы препарата.
Приём агонистов β 2 -адренорецепторов. В нескольких рандомизированных исследованиях показан положительный эффект β 2 -агонистов на мышечную силу, однако, на течение заболевания они влияния не оказывают. Эти вещества используются для лечения бронхиальной астмы и включают такие препараты, как сальбутамол, формотерол и др.
Приём других лекарственных препаратов. Возможно, некоторый положительный эффект на течение заболевания оказывают аминокислоты, карнитин, коэнзим-Q10, рыбий жир, экстракт зелёного чая и витамин Е.
Приём кардиотропных препаратов. Около 2/3 больных миодистрофией Дюшенна испытывают те или иные кардиологические проблемы и, пожалуй, самая существенная из них – развитие дилатационной кардиомиопатии. При появлении у больного её эхокардиографических (или клинических) признаков назначаются ингибиторы АПФ; если через 3 месяца лечения улучшения не происходит, добавляют β-адреноблокаторы (карведилол или метопролол). В случае прогруссирующего течения присоединяют диуретики, препараты наперстянки.
Немедикаментозные методы. Поощряется посильная физическая активность: малоподвижный образ жизни ускоряет прогрессирование мышечной дисфункции. Показаны также физиотерапевтические процедуры и занятия с логопедом. Используется также искусственная вентиляция лёгких, различные ортопедические приспособления, моторизованные инвалидные коляски.
Несмотря на все эти мероприятия, прогноз заболевания в целом неблагоприятный: большинство больных погибают в возрасте около 25 лет, чаще всего от респираторных расстройств.
В настоящее время в мире проводятся исследования, направленные на разработку новых перспективных методов лечения миодистрофии Дюшенна.
Генная терапия. Несмотря на очевидные успехи в исследованиях структуры гена дистрофина, его продуктов, и в выяснении биомеханизмов заболевания, реальных успехов в генотерапии миодистрофии Дюшенна пока не достигнуто. Причиной этого являются, по-видимому, не только гигантские размеры гена и его матричной РНК (мРНК), но и, главным образом, отсутствие эффективных средств доставки гена в мышцы, а также развитие иммунного ответа на введение гена. Считается, что достижение терапевтического эффекта возможно при успешной трансфекции не менее 20%, а по последним данным даже 40% всех мышечных волокон не только скелетной мускулатуры, но так же мышц сердца и диафрагмы. При этом основными критериями эффективности трансфекции являются: появление дистрофин-положительных мышечных волокон, нормализация уровня биохимических маркеров миодистрофии Дюшенна, изменения физиологических параметров (силы мышц и др.).
В активно разрабатываемых в настоящее время генотерапевтических подходах можно выделить несколько направлений: 1) коррекция дефекта путем введения нормальных копий комплементарной ДНК (кДНК) гена дистрофина в составе рекомбинантных вирусных частиц или посредством невирусных способов доставки; 2) коррекция мутаций на уровне геномной копии гена или на его первичном РНК-транскрипте; 3) активация в мышечных волокнах и клетках репрессированного в ходе онтогенеза аутосомного гомолога гена дистрофина – гена утрофина.
Трансфекция мышечных волокон с использованием вирусных векторов . Эксперименты проводились как с ретровирусными векторами, несущими укороченную кДНК «мини»-гена DYS, так и с аденовирусными векторами, способными нести полноразмерную кДНК этого гена. В экспериментах на мышах удалось продемонстрировать достаточно эффективную и долговременную трансфекцию скелетных и сердечной мышц после внутривенного введения рекомбинантного аденовируса с кДНК гена дистрофина. Была так же продемонстрирована принципиальная возможность трансфекции и синтеза дистрофина в мышцах диафрагмы mdx-мышей (лабораторная популяция мышей с дефектами гена DYS) с использованием полноразмерной кДНК гена дистрофина человека. Кроме нормализации синтеза дистрофина, удалось показать, что сверхэкспрессия этого гена (уровень белка в 50 раз выше нормы) не оказывает вредных побочных эффектов. Вместе с тем, использование вирусных носителей, особенно в экспериментах in vivo, наталкивается на существенные методические трудности. К ним относятся – недостаточная пакующая способность у ретровирусов, необходимость наличия клеток-хелперов. Наибольшим серьезным препятствием к использованию вирусных векторов для доставки генетических конструкций является выраженный иммунный ответ на вирусные антигены. Несмотря на огромный объем работ по модификации генома вируса носителя, сокращения размера вирусного генома до минимально возможного размера, иммунный ответ тем не менее сохраняется и делает бессмысленными повторные введения генных конструкций. Тем не менее работы по совершенствованию вирусных способов доставки не прекращаются. Наиболее перспективно введение гена дистрофина новорожденным мышам. Было продемонстрировано, что в результате трансфекции мышат аденовирусным вектором и компактизацией ДНК полилизином pK8, экспрессия дистрофина регистрировалась в течении почти 1 года.
Невирусные способы доставки кДНК гена дистрофина . Невирусные способы доставки включают баллистическую трансфекцию, методы электропорации (электрошока), введение генетических конструкций в составе липосом или упакованных с помощью олигопептидов, молекулярных коньюгатов, полимерных носителей. Эти носители в значительной мере лишены недостатков присущих вирусным векторам, однако, способность к трансформации у большинства из них ниже, чем у вирусных векторов. Первые эксперименты по доставке «голой» плазмидной ДНК с кДНК гена дистрофина человека показали возможность трансфекции и появление дистрофин-положительных мышечных волокон у mdx-мышей.
Наиболее продвинутыми на сегодняшний день являются исследования по доставке гена дистрофина методом электропорации или с носителем на основе полимерной формы декстрана. В последнем случае для доставки гена дистрофина использовали декстран, обеспечивающий самособирающийся ДНК полимерный комплекс. Отсутствие токсичности и иммунного ответа, диссеминация по различным группам мышц и достаточно длительная (более двух месяцев) экспрессия показали перспективность данной системы доставки для проведения клинических испытаний.
Еще более обнадёживающие результаты получены в экспериментах на мышах, крысах, кроликах и обезьянах по доставке генетических конструкций в мышцы с помощью электропорации. Восьмикратный электрический импульс (200 V/cm 2 , 20 мсек, 17 Гц), через 30 секунд после введения плазмид с геном β-галактозидазы LacZ приводил к синтезу β-галактозидазы в 76% мышечных волокон, а с использованием электрошока только в 8%.
Генная терапия на уровне первичного транскрипта гена дистрофина . Из этих методов особое внимание привлекает техника направленной утраты экзона, несущего мутантный стоп-кодон, разработанная в лаборатории Джорджа Диксона в Великобритании. Работа выполнялась in vitro на миобластах mdx-мышей mdx с нонсенс-мутацией в 23 экзоне гена дистрофина. В условиях in vitro было показано что уже через 6 часов после трансфекции специфическими олигонуклеотидами (антисенс-олигонуклеотидами) удаление мутантного 23 экзона происходило в 50% мРНК и в 100% мРНК через 24 часа. Перспективность данного подхода заключается в том, что миобласты начинают синтезировать полноразмерный белок дистрофина, хотя и дефектный по одному функционально несущественному экзону. Будучи пересаженными больному модифицированные миобласты смогут восстанавливать функцию и предотвращать гибель пораженных мышечных волокон.
Учитывая оригинальность метода и его большие перспективы, остановимся на кратком разъяснении его сути. Напомним, что белок дистрофин выполняет «якорную» функцию, соединяя белки «скелета» мышечного волокна с соединительнотканными структурами, окружающими мышечное волокно. Он служим «амортизатором», предохраняющим мышечное волокон от повреждения в процессе сокращения и расслабления мышцы. Схематически можно представить дистрофин в виде верёвки, соединяющей якорь и лодку. Якорь может выполнять свою функцию только если соединён с лодкой верёвкой.

Схематическое представление «якорной» функции дистрофина (
Только у 1/4 больных существует так называемая прекли-ническая стадия болезни, проявляющаяся лишь биохимическими и гистологическими признаками. Эти дети заболевают в более позднем возрасте (в 5-7 лет), в раннем детстве они бывают достаточно подвижны. Гораздо чаще (у 75% больных) проявления мышечной слабости могут быть замечены к концу 1-го - началу 2-го года жизни ввиду недостаточной двигательной активности ребенка, затруднений при вставании с пола, с корточек, позднего начала ходьбы. В этой стадии болезни существует относительная компенсация - отсутствует видимое прогрессирование болезни, даже, напротив, в силу естественного развития ребенок со временем становится подвижнее. Симптомы болезни еще недостаточно специфичны, но черты слабости мышц тазового пояса налицо.
Дети, страдающие болезнью Дюшенна, начинают ходить позже своих сверстников, при ходьбе неуклюжи, с трудом поднимаются по лестнице. Нередко наблюдательные родители уже в этом периоде обращаются к врачу, но их жалобы не встречают должного внимания. Задержку ходьбы объясняют «рахитом», «плоскостопием», излишней упитанностью ребенка или общим ослаблением после перенесенного заболевания. Постепенное накопление дистрофических изменений в мышцах к 3-5-му году приводит к выявлению типичных двигательных расстройств, начинается явное прогрессирование болезни, которая проходит через ряд стадий.
В начальной стадии все симптомы выражены неявно, но достаточно четко. Дети еще сохраняют некоторую живость движений, но они не выдерживают нагрузки. При ходьбе на длительное расстояние можно заметить нарушение осанки в результате поясничного гиперлордоза, слегка переваливающуюся походку или небольшое выпячивание живота вперед, толстые икры. Ребенок испытывает затруднения при подъеме по ступеням, при вставании с пола, с корточек. Частые падения ребенка при ходьбе побуждают родителей обращаться к врачу.
Стадия выраженных проявлений.болезни, или стадия генерализации атрофии, наступает довольно быстро, в некоторых случаях уже через несколько
месяцев после видимого начала прогрессирования мышечной слабости. Постепенно увеличивается поясничный лордоз, походка становится «утиной», деформируются стопы. В этой стадии наблюдается характерное поэтапное вставание с пола, обусловленное слабостью мышц. В дальнейшем больной не может сам подняться. При ходьбе живот резко выпячивается вперед, верхняя часть тела отклоняется назад. Временами силы покидают больного, и он, как подкошенный, может рухнуть на пол и подолгу не может встать. Такое состояние предвещает скорую утрату ходьбы.
Тяжелая паралитическая стадия болезни характеризуется невозможностью самостоятельного передвижения и наступает, как правило, в 10-11 лет, хотя длительность болезни до потери ходьбы может значительно варьировать (от 2 до 10 лет, а в исключительных случаях до 12-13 лет). Это объясняется не только тяжестью болезни, но в большей степени чрезвычайной чувствительностью мио-дистрофического процесса к внешним влияниям. Иногда достаточно больному провести несколько дней в постели по поводу гриппа, чтобы он больше не встал на ноги. Такая преждевременная утрата ходьбы наблюдается после наложения гипса, при быстром увеличении массы тела на 3-4 кг и более, после изменений физической нагрузки (длительная ходьба). Таким образом, для дистрофических мышц бездействие так же губительно, как и перегрузки.
Замечено, что при потере способности самостоятельно передвигаться мышечная атрофия и слабость нарастают очень быстро. Больной скоро теряет способность садиться в постели с помощью рук и переворачиваться на другой бок. Быстро развиваются контрактуры.
Через несколько лет сидения в кресле заметны грубые деформации скелета. К14-16 годам обездвиженность больных достигает крайней степени. Обычно они погибают до 20 лет, редко позже *- в состоянии глубокой общей дистрофии, от заболеваний легких, печени, сердца и др.
Увеличение объема икроножных мышц является постоянным и характерным симптомом болезни Дюшенна, получившей название псевдогипертрофической. Биопсия показывает, что увеличение икр редко зависит от истинной гипертрофии
Глава XI. Психологические особенности детей с миопатией
§ 2. Клинические особенности миопатии Дюшенна
Мышечных волокон, а в большинстве случаев происходит за счет увеличения соединительной и жировой ткани. Отсюда и возникло название псевдогипертрофия.
При миопатии Дюшенна псевдогипертрофии выявляются обычно после того, как ребенок уже начал самостоятельно ходить. До 2-2,5 лет псевдогипертрофии не выглядят демонстративно из-за естественных особенностей строения детского тела, но при сравнительной пальпации можно обнаружить повышенную плотность икроножных мышц по сравнению с бедренными мышцами. В тяжелой стадии псев-догипертрофии нередко трудно выявить. Ранее гипертрофированные мышцы постепенно уменьшаются в объеме и по виду мало чем отличаются от атрофированных.
Снижение сухожильных рефлексов идет параллельно степени дистрофического процесса в мышцах, первыми обычно выпадают коленные рефлексы. В большинстве случаев исчезновение коленных рефлексов опережает развитие видимых на глаз атрофии четырехглавых мышц бедра. Затем понижаются и выпадают сухожильные рефлексы рук.
Мышечная слабость и атрофии при миодистрофическом процессе развиваются параллельно. Однако атрофии в мышцах тазового пояса и бедер в начальной и легкой стадиях болезни бывают незаметными, в то время как слабость выявляется отчетливо. Атрофии раньше становятся заметными в мышцах плечевого пояса.
Нередко на ранних стадиях болезни имеют место жалобы на боли в ногах, преимущественно в стопах, подколенных ямках и паховых сгибах. Боли возникают при ходьбе и исчезают в поясе. Дети часто просятся на руки. Иногда возникают редкие боли в икроножных мышцах. По всей вероятности, боли вызывают компенсаторной перегрузкой относительно сохранных мышц и связок, а так лее микроцирку ляторными расстройствами.
Разрастание соединительной ткани в мыш-ц а х приводит к их укорочению. Этому процессу подвергаются также сухожилия и связки, что приводит к ограничению подвижности в суставах, контрактурам. Таким образом, контрактуры при мышечной дистрофии являются следствием
изменения самой мышцы. Ранее других обычно возникают укорочения икроножных мышц и ахилловых сухожилий с ограничением тыльного сгибания стопы. Больной начинает ходить на носочках. Постепенно изменяется форма стоп. Стопы с высоким сводом наблюдаются примерно у 1/4 больных, плоскостопие несколько реже. В паралитической стадии болезни высокий свод, сочетаясь с фиксированным положением, образует так называемую конскую стопу.
Довольно рано у больных можно заметить деформацию грудной клетки. Чаще всего грудная клетка уплощена в передне-заднем направлении. Если при этом имеется запа-дание грудины, грудная клетка приобретает ладьевидную форму. Бочкообразная грудная клетка встречается несколько реже, нежели уплощенная.
Костные изменения, сужениядиафизовбольших трубчатых костей. Во всех случаях обнаруживается остеопо-роз. Эти изменения достаточно выражены уже в той стадии болезни, когда еще сохраняется хорошая подвижность больного, поэтому едва ли их можно отнести к вторичным атро-фическим процессам в костях от бездействия. У больных миопатией Дюшенна рентгенологически определяется задержка окостенения.
При миопатии Дюшенна нередки эндокринн о-о бмен-ные нарушения - чрезмерное похудение, достигающее в отдельных случаях степени кахексии, или, наоборот, необычная полнота. При миопатии Дюшенна ожирение, как правило, сопровождается чертами врожденного гипогенитализма (крип-торхизм, маленькие размеры полового члена и мошонки).
Почти равномерное отложение жира несколько более выражено на животе, в области таза, груди, рук, лица. У больного сохраняется детская форма тела.
Умственная недостаточность больных псевдогипертрофической формой была отмечена еще Дюшенном, но до настоящего времени нет единого мнения по этому вопросу. Умственная отсталость наблюдается примерно у трети больных. Для больных миопатией Дюшенна характерны вялость, замедленность мышления. Это может дополняться плохой памятью и нарушением внимания, неспособностью сосредоточиться. Перечисленные черты делают
Глава XI. Психологические особенности детей с миопатией______
больных детей крайне инертными как на школьных занятиях, так и в кругу сверстников. Речь их бедна. В силу замедления умственной деятельности они не пользуются в речи имеющимся словарным запасом, предпочитают говорить простейшими фразами, иногда часами сидят молча. Во многих случаях не удается выявить переживаний, связанных с собственным тяжелым положением, обездвижением.
Одновременно с мышечными нарушениями страдают внутренние органы. Функциональная слабость мускулатуры миокарда снижает его способности к декомпенсации и во взрослом возрасте может привести к острой сердечной недостаточности с неблагоприятным прогнозом. Ослабление мышц, принимающих участие в акте дыхания, зачастую вызывает застойные явления в бронхо-легочном аппарате, что приводит к острым респираторным заболеваниям. Последнее может усугубляться развитием воспаления легких. Снижение перистальтической способности желудочно-кишечного тракта нарушает пищеварение.
На всех этапах развития патологического процесса очень важна профилактика переломов в домашних условиях. Падение больных мальчиков при неустойчивой ходьбе приводит к переломам конечностей. Этот факт объясняется патологическими изменениями в костной ткани, которая в ходе болезни становится хрупкой. Срастание переломов происходит в обычные сроки, но гипсование конечностей приводит к обездвижен-ности, после чего такой ребенок подчас теряет способность передвигаться без чьей-либо помощи.
Хотя ген заболевания известен, все еще нет эффективного лечения этой болезни. Однако в настоящее ведется интенсивная разработка генетического лечения.
Миодистрофия Дюшенна (МДД) - наследственное заболевание, которое начинается в возрасте 2-5 лет и характеризуется прогрессирующеймышечной слабостью, атрофией и псевдогипертрофией проксимальных мышц , нередко сопровождается кардиомиопатиями и нарушением интеллекта. На ранних этапах заболевания наблюдается повышенная утомляемость при ходьбе, изменение походки («утиная походка»). При этом происходит постепенная деградация мышечных тканей. 95% больных перестают ходить в возрасте 8-12 лет. В возрасте 18-20 лет больные, как правило, умирают, часто от дыхательной недостаточности. Выделяют аллельную МДД форму - мышечную дистрофию Беккера (МДБ, OMIM ), которая характеризуется сходными клиническими проявлениями, более поздним началом (примерно в 10-16 лет) и более мягким течением. Такие больные часто сохраняют способность ходить до 20 лет, а некоторые - до 50-60 лет, хотя в патологический процесс вовлечены те же мышцы, что и при МДД. Продолжительность жизни таких больных сокращена незначительно.
Биохимическим маркером заболевания является повышенный (в 100-200) раз уровень креатинфосфокиназы (КФК ) в крови. У носительниц поврежденного гена уровень КФК в среднем также несколько повышен.
Тип наследования мышечной дистрофии Дюшенна - Х-сцепленный рецессивный, т.е. им страдают почти исключительно мальчики, женщины же с поврежденным геном в одной из Х-хромосом являются носительницами МДД. Но в редких случаях миодистрофией Дюшенна могут болеть и девочки. Причинами этого могут быть преимущественная инактивация Х-хромосомы с нормальным аллелем у гетерозиготных носительниц мутантного гена DMD, Х-аутосомная транслокация, затрагивающая этот ген, гемизиготность по мутантному аллелю и наличие фенокопий (заболеваний, связанных с нарушением других белков, входящих в дистрофин-гликопротеиновый комплекс). Приблизительно в 2/3 случаев сын получает хромосому с повреждением от матери-носительницы, в остальных случаях заболевание возникает в результате мутации de novo в половых клетках матери или отца, либо в предшественниках этих клеток. Мышечная дистрофия Дюшена (МДД) встречается приблизительно у одного из 2500-4000 новорожденных мальчиков.
Ген DMD, ответственный за прогрессирующую мышечную дистрофию Дюшена/Беккера (МДД/МДБ), находится в локусе Хр21.2, имеет размер 2,6 млн п.н. и состоит из 79 экзонов. В 60% случаев мутации, приводящие к МДД/МДБ, представляют собой протяженные делеции (от одного до до нескольких десятков экзонов), в 30% случаев - точковые мутации и в 10% случаев - дупликации. Из-за наличия так называемых «горячих участков» делеций амплификация 27 экзонов и промоторной области гена DMD позволяет выявлять примерно 98% всех крупных делеций. Поиск точковых мутаций затруднен из-за большого размера гена и отсутствия мажорных мутаций.
В Центре Молекулярной Генетики проводится измерение уровня КФК в крови, а также прямая диагностика МДД/МДБ, представляющая собой поиск крупных делеций/lдупликаций во всех экзонах гена DMD и поиск «точковых» мутаций гена DMD методом NGS (next generation sequensing). Исследование методом NGS позволяет так же выявлять делеции всех экзонов гена DMD у больных мальчиков. Анализ всех экзонов гена позволяет определить точные экзонные границы делеции в сучае ее выявления, и таким образом, установить приводит ли данная делеция к сдвигу рамки считывания белка, что в свою очередь важно для прогноза формы заболевания - миодистрофия Дюшенна или Беккера. Таким образом, сочетание различных методов исследования позволяет выявлять практически все мутации гена DMD.
Наличие любого типа мутаций (делеции/дупликации в одном или нескольких экзонах, «точковые» мутации) является молекулярно-генетическим подтверждением клинического диагноза миодистрофии Дюшена/Беккера и позволяет проводить дородовую диагностику в данной семье.
Внимание! Для измерения уровня КФК кровь должна быть свежей (не замороженной)!
В случае дородовой диагностики необходим биоматериал плода, в качестве которого можно использовать ворсины хориона (с 8-й до 12-й недели беременности), амниотическую жидкость (с 16-й до 24-й недели беременности) или пуповинную кровь (с 22-й недели беременности).
Нами разработаны . Наборы предназначены для использования в диагностических лабораториях молекулярно-генетического профиля.
При проведении пренатальной (дородовой) ДНК-диагностики в отношении конкретного заболевания, имеет смысл на уже имеющемся плодном материале провести диагностику частых анеуплоидий (синдромы Дауна, Эдвардса, Шерешевского-Тернера и др), пункт 54.1 . Актуальность данного исследования обусловлена высокой суммарной частотой анеуплоидий - около 1 на 300 новорожденных, и отсутствием необходимости повторного забора плодного материала.
Миопатия Дюшенна - это самое известное, яркое и одновременно самое тяжелое заболевание из группы наследственных прогрессирующих миопатий. В ее основе лежит наследственный дефект дистрофина - белка, поддерживающего целостность мембран мышечных волокон. В зависимости от степени дефицита дистрофина встречаются миопатий различной тяжести, из которых самая тяжелая - миопатия Дюшенна (полное отсутствие дистрофина), а самая частая - миопатия Беккера (некоторое количество дистрофина сохраняется).
Болезнь наследуется рецессивно, сцепленно с Х-хромосомой, поэтому болеют мальчики. Женщины - носительницы гена не болеют, но у некоторых из них повышена активность КФК или выявляется легкая мышечная слабость. У большинства больных слабость становится заметной до трехлетнего возраста: они часто падают, с трудом поднимаются, постепенно утрачивают приобретенные двигательные навыки.
Один из ранних симптомов - симптом лестницы: чтобы подняться с пола, ребенок встает на четвереньки, а потом медленно выпрямляется, опираясь руками сначала на колени, а потом на бедра. Характерна походка вразвалку. У большинства больных выражена псевдогипертрофия икроножных мышц: они утолщены, а на ощупь тверды и упруги. Слабость нарастает: к 8-10 годам дети ходят с трудом, а к 12 годам вовсе утрачивают способность ходить. В это время формируются контрактуры суставов и сколиоз, нарастающие по мере снижения подвижности. Часто поражается миокард: уже на ранней стадии болезни возникают изменения на ЭКГ и ЭхоКГ, а на поздней стадии возможна сердечная недостаточность. У части больных имеется непрогрессирующая задержка психического развития. Из-за поражения сердца и неуклонно нарастающей слабости скелетных мышц с неизбежным нарушением дыхательной функции больные погибают в среднем в возрасте 20 лет. Основные причины смерти - дыхательная и сердечная недостаточность.
Миопатия Дюшенна может быть унаследована от матери-носительницы либо явиться следствием новой мутации (в 30% случаев). Генодиагностика позволяет обнаружить характерные мутации и тем самым подтвердить диагноз миопатий Дюшенна у мальчиков или носительство гена у женщин примерно в 70% случаев. В этих семьях возможна прямая пренатальная генодиагностика. В большинстве остальных семей тоже возможна надежная пренатальная генодиагностика с использованием других методик (косвенная пренатальная генодиагностика).
Еще один метод диагностики - исследование дистрофина в мышечной ткани; при миопатий Дюшенна дистрофии не обнаруживается. Этот метод надежен для подтверждения клинического диагноза, но для диагностики носительства гена и для пренатальной диагностики он не подходит.
Ориентировочный предварительный метод диагностики носительства гена у женщин - определение активности К.ФК (она повышена примерно у половины носительниц).
Помощь больным в основном заключается в ЛФК (в частности, замедляющей формирование контрактур), подборе вспомогательных приспособлений для передвижения (шин, тростей, ходунков) и в хирургической коррекции контрактур и сколиоза. Пассивное растяжение мышц позволяет замедлить формирование контрактур. Получило широкое распространение лечение глюкокортикоидами (через день), продлевающее жизнь на несколько лет. Предлагались и испытывались различные другие методы лечения, но ни один из них не позволяет существенно улучшить прогноз этой тяжелой миопатии.
Проф. Д. Нобель